EL FÓRCEPS A TRAVÉS DEL TIEMPO
Gustavo Alonso Félix López, Tomás Gerardo
Hernández Parra,
María Gabriela Nachón García.
Los fórceps son instrumentos de uso obstétrico
en forma de pinzas, diseñados para tomar, sin traumatizar,
la cabeza del feto dentro de la pelvis materna durante el periodo
expulsivo del trabajo de parto, con lo que se abrevia el nacimiento,
en beneficio tanto de la madre como del producto (Berthet y Recinet,
1993; Sereno, Fernández, Salas y cols. 1997).
Antecedentes
El hombre ha comprendido la necesidad de intervenir oportunamente
en los trabajos de partos difíciles y prolongados, para
salvar la vida de la parturienta. Los instrumentos descritos
tenían por objeto extraer productos muertos o en quienes
se había perdido ya la esperanza de un parto satisfactorio.
Los japoneses utilizaron tiras de hueso de ballena que colocaban
sobre la cabeza fetal. En la India, en épocas anteriores
a la era cristiana, utilizaban un gancho y un cuchillo para perforar
la cabeza y poder extraerla de esta manera. El concepto de embriotomía
persistió durante siglos; incluso fue indicada por Hipócrates
400 años antes de Cristo. Cesio, ya en la época
cristiana, describió un método de extracción
con un gancho cuando no era posible efectuar una versión.
Algunas muestras de este tipo de ganchos han sido encontradas
en las ruinas de Pompeya. Sorano, a principios del siglo II de
nuestra era, describió cuando menos siete instrumentos
cuyo fin era la embriotomía. (Iffy, 1986).
En un bajo relieve de mármol
(que data del periodo comprendido del siglo II al siglo III de
nuestra
era)
descubierto
cerca de
Roma en la primera década del siglo XX, se sugiere el
empleo de un fórceps en el parto de un niño vivo.
Avicena (980-1037 d. C.) comentó la posibilidad de la
utilización de un instrumento para la extracción
de productos vivos. Describió que si la tracción
manual fracasaba se podía aplicar el filete -una delgada
tira de cuero seco- aplicada alrededor del perímetro craneal
del feto, que al humedecerse se contraía, para permitir
la tracción sin desprenderse. Continuó sosteniendo
que si el empleo del filete era infructuoso “... dejar
aplicado el fórceps y permitir el parto con él… si
la maniobra fracasaba, el niño debía extraerse
por incisión como en el caso de un feto muerto”.
Un contemporáneo de Avicena, Albucasis, el cual ha sido
el escritor árabe más prolífico sobre temas
de cirugía, describió varios instrumentos obstétricos,
aunque ninguno de éstos podría utilizarse sobre
un feto vivo (Iffy, 1986; Williams Obstetrics, 1997; Nuñez
y col., 2001).
El conocimiento que se tiene
de los primeros instrumentos con aspecto de fórceps permite
considerar a Avicena y a Rueff como los precursores de su empleo.
Sus diseños
aparecieron en el siglo XI y en el siglo XVI respectivamente (Iffy,
1986;
Williams Obstetrics, 1997; Nuñez y col., 2001).
La idea de un instrumento
que pudiera extraer con éxito
a un niño vivo continuó ocupando la atención
de los médicos que se enfrentaban a las complicaciones
obstétricas. En 1554 , Rueff (citado por Iffy, 1986) describió su
fórceps. Era semejante a una pinza de huesos con una curvatura
cefálica mínima en el extremo distal de las ramas.
El instrumento debía introducirse articulado al no poder
separarse entre si dichas ramas. Éste tenía además
unos dientes pronunciados. Afirmó que si se eliminaban
los dientes del fórceps sería factible conservar
la vida del producto. No obstante, por las descripciones, no
parece probable que tuviera valor práctico. En realidad
su instrumento obstétrico no dejó evidencia de
haber tenido éxito al usarlo, aunque sí era eficiente
para la extracción de fetos muertos.
La invención de un
instrumento obstétrico
recto y corto, el cual es considerado el primer fórceps
moderno, se le atribuye a algún miembro de la familia Chamberlen,
probablemente Peter el Viejo (1506-1631). Los fórceps
de Chamberlen, cuyos diversos modelos fueron descubiertos en
1813 (ahora se encuentran en el museo del Real Colegio de Medicina
de Londres), eran instrumentos simples pero efectivos. El fórceps
consistía en dos ramas de aproximadamente 30 centímetros
de longitud, cada una con una hoja fenestrada y una curvatura
cefálica. La mayor innovación de este fórceps
era que las ramas eran separables y podían insertarse
en forma separada. Una vez aplicadas en la cabeza fetal, las
ramas se unían nuevamente cerca de los tallos con una
correa o un remache. Los fórceps funcionaban así como
una palanca de primer grado, y era posible extraer el producto
vivo. La familia Chamberlen -cuyos miembros practicaron la obstetricia
durante cuatro generaciones en Inglaterra- mantuvo su instrumento
como secreto familiar durante más de cien años.
Hugh Chamberlen el Viejo intentó vender el secreto de
la familia en Francia a Mauriceau en 1670. El interés
del francés disminuyó cuando el fórceps
de Chamberlen fracasó en su prueba crítica. El
parto vaginal de una enana raquítica después de
tres horas de lucha concluyó con su fallecimiento a las
24 horas después, por ruptura uterina. El secreto del
fórceps de Chamberlen no pudo mantenerse por mucho tiempo,
pues comenzaron a aparecer instrumentos similares. Alrededor
de 1730, Hugh Chamberlen cedió su secreto a Roonhuysen,
obstetra danés, aunque sólo le vendió una
rama. La primera publicación del secreto en la literatura
médica fue hecha por Rathlaw en Holanda en 1732. En ese
mismo año, Dusee introdujo un sistema articular con un
tornillo de presión que permitía aproximar o distanciar
las cucharas, al aumentar la curvatura cefálica y modificar
los mangos, haciéndolos en forma de ganchos para asegurar
la tracción (Williams Obstetrics, 1997; Nuñez
y col., 2001).
Antes de que se le diera
amplia difusión
al invento de Chamberlen, se habían registrado otros hechos
importantes en la historia del fórceps. Jean Palfyn (1713)
creó un
instrumento compuesto de dos láminas planas de poca superficie,
curvadas con concavidad interna para adaptarse a la cabeza y
prolongadas por dos mangos paralelos sin cruzamiento. A este
instrumento se le denominó “las manos de hierro
de Palfyn” (Iffy, 1986; Nuñez y col., 2001).
A mediados del siglo XVIII,
la forma y el empleo del fórceps
obstétrico eran del conocimiento público en todo
el continente europeo, y empezaban a aparecer modificaciones
del instrumento original, las primeras de 800 variedades de fórceps
descritas en los doscientos años siguientes. La mayoría
de los cambios de diseño o material introducidos fueron
innovaciones elaboradas pero no funcionales (Salas, 1995).
Durante muchos años
su empleo fue justificado, debido a la limitación de técnicas,
equipo y personal quirúrgico adecuado para resolver las
diversas complicaciones presentadas durante el parto, y era la única
vía
disponible para la obtención del producto la vaginal.
La primera modificación
realmente significativa del instrumento estuvo a cargo de Andre
Levret en
1747, quien
realizó un
minucioso estudio de las características del canal del
parto, así como las de la presentación fetal a
las que el fórceps debía adaptarse. Tomando en
cuenta dichos principios, Levret introdujo la curvatura pélvica,
que permitía facilitar la tracción cuando la cabeza
fetal estaba detenida en una posición alta en la pelvis,
y delineó la técnica de aplicación. Esto
resolvió algunos problemas mecánicos del fórceps
recto, pero no eliminó las dificultades asociadas cuando
las tomas eran en planos medio o alto. Puede afirmarse que con
las aportaciones de Levret llega a su fin la etapa empírica
del fórceps e inicia la etapa verdaderamente científica
(Iffy, 1986; Nuñez y col., 2001).
Contemporáneo al trabajo
de Levret, Smelie lanzaba en Inglaterra su modelo de fórceps
en, 1752, que tuvo rápidamente éxito.
El instrumento era muy parecido al de Levret, pero más
corto. A partir de entonces se realizaron sólo algunas
modificaciones a los fórceps de Levret y Smelie. Posteriormente
aparecieron los fórceps de Simpson y el de Tarnier
en 1877.

Tarnier desarrolló un tipo de fórceps con tractor en el cual la línea de tracción coincidía con el eje pelviano. Esta “tracción sobre el eje” fue el primer cambio importante en más de cien años, y sus principios aún se aplican en la actualidad, no sólo la técnica sino también los tallos sobre el eje de tracción, como lo describieron DeWees en 1892 y Bill en 1925, y el agregado de una curvatura pelviana (Dennen, 1931).
En 1915, Kjelland presentó su fórceps rotador
para las aplicaciones altas, el cual retornaba a un fórceps
recto modificado, específicamente construido para corregir
el asinclitismo de la cabeza fetal y permitir una nueva técnica
de toma de un vértice en detención transversa.
Fue posible con la aparición de nuevas técnicas
anestésicas.
Edmund Piper (1924) presentó su
fórceps
de uso exclusivo para extracción de cabeza única,
de mayor longitud en los mangos. Actualmente se sigue utilizando.
![]()
Barton (1925) solucionó un problema de más de 300 años al desarrollar un instrumento diseñado para la aplicación y tracción en el diámetro anteroposterior de la pelvis materna.
Para reducir el traumatismo de la vagina durante
la rotación
del fórceps, se introdujeron las hojas sólidas,
y el problema resultante del deslizamiento de la cabeza fetal
se solucionó con una modificación semifenestrada
(Luikart, 1937). Existió cierto interés por los
fórceps diseñados exclusivamente para rotar la
cabeza fetal (Leff, 1955; Dyack, 1980). La última novedad
fue el empleo de fórceps paralelos o divergentes (en vez
de los cruzados) para reducir la compresión de la cabeza
fetal, un efecto simultáneo inevitable de la tracción.
Estos forceps se han utilizado hasta la fecha (Laufe, 1971; Salas,
1985).
A partir del siglo XX, al perfeccionarse
las técnicas
quirúrgicas y anestésicas, las transfusiones sanguíneas
y hacer aparición los antibióticos, las posibilidades
de salir bien librado de un evento obstétrico aumentaron
considerablemente, ya que en épocas previas a estos avances
médicos eran frecuentes las complicaciones imposibles
de resolver satisfactoriamente por parte del personal encargado
de atender a la parturienta, frecuentemente con nefastos resultados
para el binomio madre-hijo (Sereno, Fernández, Salas y
cols. 1997).
Diseño básico de los fórceps
El diseño básico de todos los fórceps consiste en dos ramas que se entrecruzan.
- Las hojas o cucharas que se contactan con la cabeza fetal.
- Los vástagos o espigas que dan longitud al instrumento.
- La articulación o traba y los mangos para la tracción.
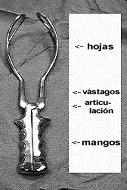
Cada hoja tiene dos curvaturas:
- La curvatura cefálica se adapta a la cabeza fetal y es lo suficientemente grande como para asir en forma firme sin ejercer compresión.
- La curvatura pelviana se adapta a la forma del canal del parto para no causar daño a los tejidos blandos.
Las hojas de algunas variedades de fórceps están
fenestradas en lugar de ser sólidas o no fenestradas,
para poder sujetar con más firmeza la cabeza fetal.
Las variedades fenestradas
se utilizan cuando la cabeza está lo
suficientemente modelada.
Las no fenestradas son para
las cabezas sin moldeamiento. (Berthet J, Recinet C. 1993; http://www.tocogineconet.com.ar/forceps.htm#descripcion,
2000)
La acción del
fórceps
es ejercer tracción,
rotación o ambas funciones:
-
Acción rotatoria: Se realiza en el eje longitudinal, para llevar a la cabeza a un diámetro antero posterior o diámetro de desprendimiento. Debe ser muy suave y lenta para ser eficaz e inocua.
-
Cuando se utilizan fórceps con curvatura pelviana ( por ej: Simpson y Tarnier) la rotación debe hacerse en el eje de las cucharas y no en el eje de los mangos.
-
Acción de tracción: El fórceps realizará artificialmente los tiempos del mecanismo de parto que faltan cumplir. La acción tractora debe reproducir estos tiempos y no debe modificarlos.
-
Por lo tanto la tracción puede ser intermitente, con intervalos, permitiendo que la cabeza retroceda.
-
Dependiendo de la altura de la presentación, la tracción debe hacerse primero oblicuamente hacia abajo, luego se horizontaliza y finalmente se elevan los mangos gradualmente hacia arriba.
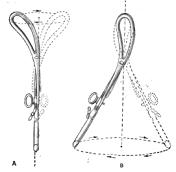
Se
debe describir un gran arco externo con los mangos, para que
los picos realicen
una
mínima circunferencia
interna (figura A). Si se procede incorrectamente a la inversa
y se hace girar el fórceps en el eje de los mangos, los
picos de las hojas describirán una gran circunferencia
en el interior de la pelvis, con los consiguientes traumatismos
(figura B). Esto no sucede con los fórceps rectos ( por
ej: Kielland)
Clasificación
 Actualmente se utiliza la
clasificación
de intervenciones con fórceps propuesta en el año
de 1988 por el Colegio Americano de Obstetras y Ginecólogos,
la cual también es apropiada para el uso del vacuum extractor,
que es otro instrumento obstétrico utilizado en el momento
del parto. La clasificación enfatiza las discriminaciones
de riesgo, tanto para la madre como para el hijo, más
importantes del uso del instrumento, siendo estas: 1.- Un grado
de rotación de la cabeza del feto mayor de 45 grados,
pues entre mayor rotación mayor dificultad tendrá la
toma. 2.-La aplicación de los fórceps antes del
encajamiento de la cabeza fetal o intervenciones de fórceps
altos, que hoy en día no están indicados (American
Collage of Obstetricians and Gynecologist, 1994).
Actualmente se utiliza la
clasificación
de intervenciones con fórceps propuesta en el año
de 1988 por el Colegio Americano de Obstetras y Ginecólogos,
la cual también es apropiada para el uso del vacuum extractor,
que es otro instrumento obstétrico utilizado en el momento
del parto. La clasificación enfatiza las discriminaciones
de riesgo, tanto para la madre como para el hijo, más
importantes del uso del instrumento, siendo estas: 1.- Un grado
de rotación de la cabeza del feto mayor de 45 grados,
pues entre mayor rotación mayor dificultad tendrá la
toma. 2.-La aplicación de los fórceps antes del
encajamiento de la cabeza fetal o intervenciones de fórceps
altos, que hoy en día no están indicados (American
Collage of Obstetricians and Gynecologist, 1994).
Clasificación del Parto con Fórceps según el plano (estación) y la rotación |
|
| Tipo de Procedimiento | Clasificación |
| Fórceps de Desprendimiento |
|
| Fórceps Bajo | El punto de más declive
del cráneo fetal se encuentra en un plano (estación)
= ó > + 2 cm y no en el piso de la pelvis. a. Rotación = ó < 45 grados ( de variedad de posición occipito-ilíaca derecha o izquierda anterior a occipito-púbica o de occipito-ilíaca derecha o izquierda posterior a occipito-sacra. b. Rotación > 45 grados. |
| Fórceps Medio | Plano por encima de + 2 cm pero con cabeza encajada. |
| Fórceps Alto | No está incluido en la clasificación. |
(American College of Obstetricians and Gynecologist,1994)
Indicaciones
Las indicaciones para el parto con fórceps varían
desde datos de peligro en la madre o en el niño, hasta
el procedimiento profiláctico.
Dentro de las indicaciones maternas se encuentran:
- enfermedades sistémicas;
- antecedentes de cicatriz quirúrgica;
-
periodo expulsivo prolongado:
- en nulípara más de dos horas sin anestesia regional (bloqueo epidural).
- en multípara, más de una hora sin anestesia regional.
Las indicaciones fetales para la aplicación incluyen falta de rotación y descenso de la presentación, sufrimiento fetal y la retención de la cabeza última en el parto pélvico (Berthet y Recinet 1993; American College of Obstetricians and Gynecologist, 1994; Sereno, Fernández, Salas y cols. 1997; Gei y Belfort,1999; http://www.tocogineconet.com.ar/forceps.htm#descripcion )
Requisitos para su uso
Cualquier instrumento obstétrico necesita de requisitos indispensables para su correcto uso. Los más importantes son:
- Dominar la técnica del instrumento a utilizar.
- La cabeza fetal encajada en la pelvis, descartando la desproporción cefalo pélvica.
- Dilatación completa del cuello de la matriz.
- Membranas corioamnióticas rotas.
- Paciente con analgesia obstétrica peridural.
- Vejiga vacía.
- Que el médico esté preparado para abandonar el procedimiento si fuera necesario y capacitado para realizar una cesárea si se encuentra indicación (Berthet y Recinet 1993; Sereno, Fernández, Salas y cols. 1997; Gei y Belfort, 1999; Nuñez 2001).
Para dominar la técnica de aplicación de cualquiera de los instrumentos obstétricos, se requiere experiencia obtenida a base de un programa de entrenamiento, nunca improvisado, que comprende varias etapas:
- observación explicada por un mentor experimentado;
- aplicación vigilada y comprobada por el mentor;
- aplicación sin supervisión, una vez obtenida la experiencia necesaria (Bofill, Rust y Perry, 1996; Sereno, Fernández, Salas y cols. 1997).
Sobra comentar lo indispensable del buen juicio y criterio tanto del mentor como del alumno, para evitar aplicaciones innecesarias.
Beneficios de su uso
Los beneficios actuales de la utilización de los fórceps son:
- Abreviar el periodo expulsivo de un producto que tiene la oportunidad de nacer por vía vaginal, pero que el permanecer por tiempo prolongado en el canal de parto repercutiría en las condiciones clínicas que tuviera al nacer, pudiendo obscurecer el pronóstico a corto y a largo plazo.
- Disminuir la frecuencia de cesáreas indicadas por sufrimiento fetal inicial y/o periodo expulsivo prolongado (Hankins y Rowe,1996).
Mal uso
El uso de instrumentos en
periodo expulsivo se
ha relacionado con trauma obstétrico. Ha causado, en ocasiones, daño
neurológico e incluso la muerte al recién
nacido.
En manos inexpertas,
cuando no se cumplen las condiciones
para
su uso,
pueden
causar daños maternos
que incluyen desgarros
con pérdidas sanguíneas
importantes.
Se han publicado varios
estudios sobre el resultado
neurológico
de los niños según el modo de nacimiento, y ha
sido la interpretación de los trabajos difícil,
ya que se debe valorar la calidad del control del trabajo, así como
la medicación o no de la madre durante el trabajo de parto.
Algunas publicaciones refieren que se detectó un mejor
estado psicomotriz en los niños nacidos mediante extracción
instrumental con fórceps que aquellos nacidos por parto
eutócico, tal como el estudio reportado por Murphy (2001)
en el Hospital St Michael, de la Universidad de Bristol en el
Reino Unido, en donde refiere que las mujeres en trabajo de parto
que se sometieron a una operación cesárea corrieron
mayor riesgo de complicaciones que las que tuvieron a sus bebés
con ayuda de instrumentos como los fórceps
(Murphy, Liebling, Verita
y cols, 2001).
Si bien es cierto que la
literatura médica de la primera
mitad del siglo XX refiere informes de la morbimortalidad tanto
materna como fetal secundaria al uso del fórceps, en la
actualidad esto ya no se observa debido a que las indicaciones
modernas del instrumento no dan lugar a lesiones realmente importantes
para este binomio. Cuando se utiliza el término de “fórceps
fallido”, entenderemos por esto el haber pretendido emplear
el instrumento sin poder resolver satisfactoriamente la extracción
del producto.
Dentro de las lesiones
maternas ocasionadas por
el uso del
fórceps
se pueden mencionar: desgarros vaginales perineales, inclusive
de tercer grado, siendo aquellos que afectan los músculos
perineales llegando al recto; otra de las complicaciones en el
uso del fórceps está representada por los desgarros
del cuello uterino y del segmento inferior del útero.
Las laceraciones uterinas son simplemente extensiones de los
desgarros del cérvix. Hay que aclarar que los desgarros
del cérvix y del segmento inferior no son complicaciones
exclusivas del uso de fórceps, ya que pueden presentarse
en partos espontáneos
(Williams, 1997).
Así también, existen lesiones fetales presentadas
cuando los casos se han valorado equivocadamente. En un 30% de
los bebes extraídos por este medio presentan moretones
en la piel como huella de la compresión por instrumento,
estas pequeñas
lesiones persisten durante
cuatro a doce horas y
luego desaparecen sin
consecuencias(
Gei, 1999).
La lesión fetal más severa en un nacimiento traumático
es la hemorragia cerebral (Chadwick, 1996; Gebremariam, 1999).
También es incuestionable que los fórceps se han
considerado, particularmente por personas o médicos que
no conocen bien este tipo de operaciones, como sinónimo
de lesiones. Lo anterior no es exacto, pues debemos tomar en
cuenta que antiguamente los partos instrumentales eran aquellos
donde el nacimiento espontáneo resultaba imposible o exageradamente
prolongado; las aplicaciones de fórceps eran frecuentemente
inadecuadas por tomas altas, pelvis deformes o estrechas y técnicas
operatorias tardías y deficientes. En la actualidad, el
uso del instrumento se realiza sin estos agravantes, y las aplicaciones
correctas pueden ser mecánicamente posibles en todos los
casos. Por todo esto, la hemorragia cerebral en el recién
nacido prácticamente ya no existe y la producción
de lesiones de este tipo por el uso de fórceps es mucho
menor que las que se originan por un trabajo de parto prolongado,
un periodo expulsivo extenso o un parto pélvico
( Murphy, 2001).
Conclusiones
Es innegable que la frecuencia
del uso de fórceps tiende
a disminuir; si bien es cierto que esto no debiera desmeritar
su clásico valor terapéutico, consideramos que
debe colocársele en los limites de lo que puede obtenerse
de él para
que, dentro de este
marco,
el instrumento conserve
el prestigio que
merece cuando es
oportuna
y correctamente aplicado.
Por lo tanto, la exactitud
y la oportunidad de su
aplicación
y la habilidad en su ejecución son las premisas que deben
arraigar en las mentes de los especialistas para interpretar
adecuadamente el valor del fórceps.
Actualmente, por contar
con técnicas quirúrgicas
y anestésicas adecuadas, el uso de la cesárea ha
facilitado una resolución rápida y relativamente
inocua del embarazo; el personal médico adscrito a los
servicios de tocó-quirúrgica ha optado por su realización
aun con indicaciones no justificadas, lo cual quita la oportunidad
a la madre de tener un parto por vía vaginal, y por lo
tanto un puerperio fisiológico con todos los beneficios
que esto representa. Esta situación ha favorecido que
la tendencia del uso del instrumento sea cada vez menos frecuente,
y por ende lo sea también la enseñanza de su utilización
en los programas de residencia, los cuales son la única
vía de preservar
una actitud abierta
a los beneficios
de su
uso.
Durante más de 400 años, el parto instrumental
ha sido parte importante de la práctica obstétrica.
Inconmensurable cantidad
de parturientas y
productos de su embarazo
han recibido
el beneficio de los
procedimientos realizados
en
forma correcta y
oportuna. Se recomienda
reconsiderar
desapasionadamente el justo valor de su utilidad.
Bibliografía
-
American College of Obstetricians and Gynaecologist. “Operative vaginal delivery”. ACOG Technical Bulletin 196, Washington D.C.1994
-
Berthet J, Recinet C. « Extractions instrumentales du foetus » . Zed. Chir Elsevier, Paris France. Obstetrique 5095 A-10 1993: 5-6.
-
Bofill JA, Rust OA; Perry KG. “Forceps and Vacuum delivery: A survey of North American residency programs”. Obstet Gynecol 1996 Oct; 88:622-5.
-
Chadwick LM, Pemberton PJ. “Neonatal subgaleal hematoma: associated risk factors, complications and outcome”. J Pediatr Chil Health 1996 Jun;32(3):228-32
-
Dennen EH. Forceps Deliveries. F. A. Davis Company 1964; 11-18.
-
Gebremariam A. “Subgaleal haemorrhage: risk factors and neurological and developmental outcome in survivors”. Ann Trop Pediatr, 1999 Mar.19(1):45-50.
-
Gei AF; Belfort MA; “Forceps-Assisted delivery”. Obstet Gynecol Clin North Am. 26(2): 345-70 1999 Jun.
-
Hankins GD; Rowe TF. “Operative Vaginal delivery- year 2000”. Am J Obstet Gynecol, 175: 275-82, 1996 Aug.
-
Iffy, L. Perinatología Operatoria. Técnicas Obstétricas Invasivas. Editorial Médica Panamericana 1986, págs. 586-605.
-
Laufe LE, Bercus K. Assisted Vaginal Delivery . McGraw Hill, 1993, pags. 23-26.
-
Murphy DJ, Liebling RE, Verity L, Swingler R, Patel R. “Early maternal and neonatal morbidity associated with operative delivery in second stage of labour: a cohort a study”. Lancet 2001 Oct 13; 58(9289):1203-7.
-
Nuñez ME. Tratado de Ginecología y Obstetricia. Editorial Cuellar. Volumen I, Agosto 2001, págs. 409-436.
-
Salas S. “Presentation of the Salas obstetrical forceps”. Ginecol Obstet Mex 63:264-6 Mex 1995 Jun.
-
Sereno-Coló JA; Fernández del Castillo C; Salas-Ceniceros; Rodríguez-Arguelles J; Espinoza-de los Reyes VM. “The use of forceps in modern obstetrics”. Gac Med Mex, 133(5): 413-30 1997 Sep-Oct.
-
Williams Obstetrics, Appleton & Lange 20th Ed. 1997; 443-44.

